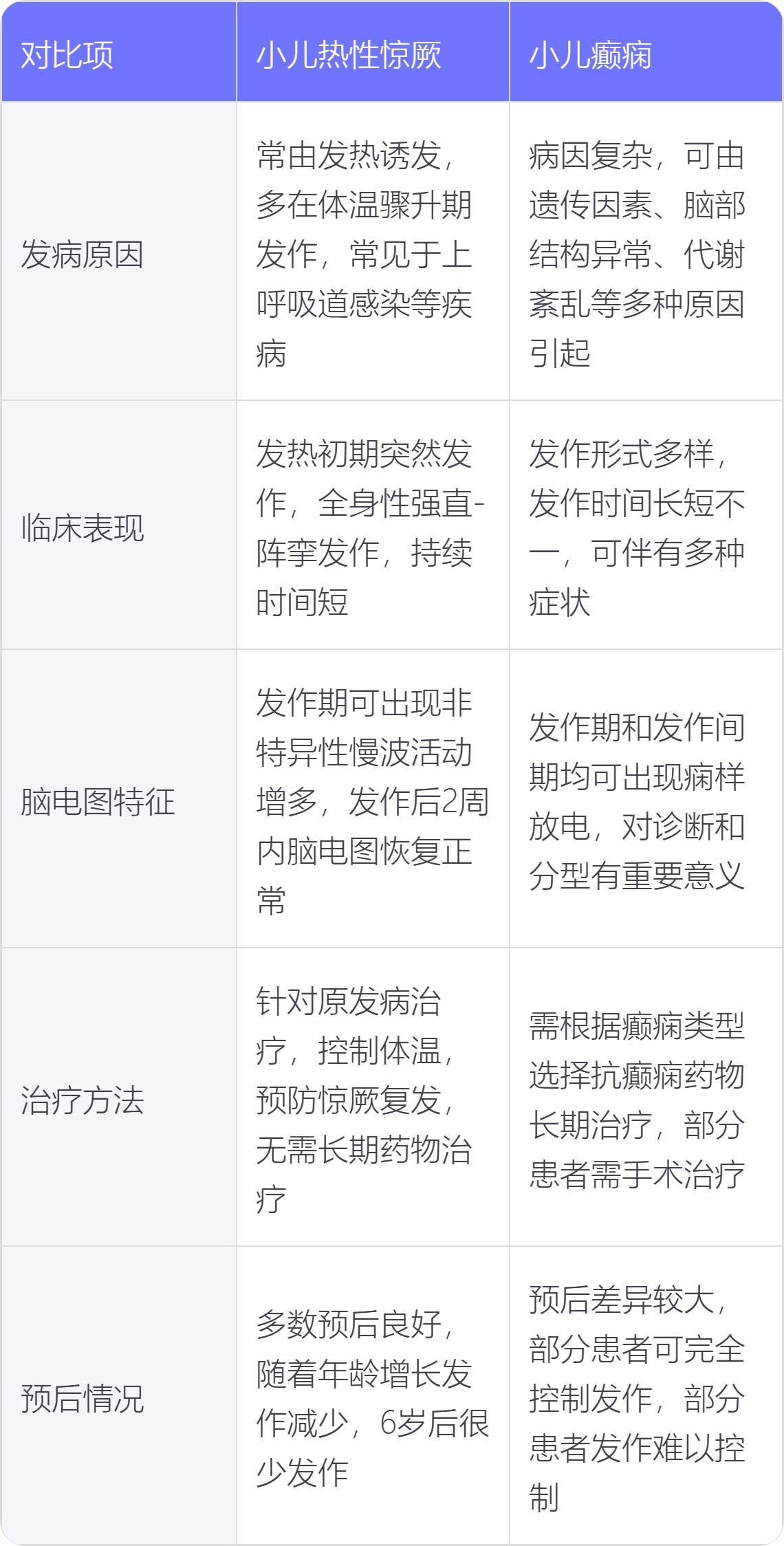
小兒熱性驚厥和小兒癲癇在發病原因、臨床表現、腦電圖特徵、治療方法、預後情況等方面存在不同 。
1. 發病原因:小兒熱性驚厥常由發熱誘發,多在體溫驟升期發作,體溫一般在 38℃以上,常見於上呼吸道感染等疾病。小兒癲癇病因複雜,可由遺傳因素、腦部結構異常、代謝紊亂、中樞神經系統感染等多種原因引起,不一定與發熱有關。
2. 臨床表現:小兒熱性驚厥多在發熱初期突然發作,表現為全身性強直-陣攣發作,如意識喪失、雙眼上翻、牙關緊閉、四肢抽動等,持續時間較短,一般不超過 15 分鐘,發作後意識可迅速恢復。小兒癲癇發作形式多樣,包括部分性發作、全身性發作等,發作時間長短不一,可伴有多種症狀,如感覺異常、精神行為改變等。
3. 腦電圖特徵:小兒熱性驚厥發作期腦電圖可出現非特異性慢波活動增多,發作後 2 周內腦電圖多恢復正常。小兒癲癇腦電圖在發作期和發作間期均可出現癇樣放電,對癲癇的診斷和分型有重要意義。
4. 治療方法:小兒熱性驚厥主要針對原發病進行治療,控制體溫,預防驚厥復發,一般無需長期抗癲癇藥物治療。小兒癲癇一旦確診,通常需要根據癲癇類型選擇合適的抗癲癇藥物進行長期治療,部分患者可能還需要手術治療。
5. 預後情況:小兒熱性驚厥多數預後良好,隨著年齡增長,發作次數逐漸減少,一般在 6 歲後很少發作。小兒癲癇預後差異較大,部分患者通過規範治療可完全控制發作,部分患者可能發作難以控制,影響智力、運動等發育。
日常生活中,對於有熱性驚厥或癲癇病史的小兒,家長要注意加強護理,預防感染,避免發熱。密切觀察小兒的症狀變化,如有異常及時就醫。嚴格按照醫生的囑咐進行治療和隨訪,不要自行增減藥物劑量或停藥,以保障小兒的健康成長。


